L’ernia del disco è una condizione che colpisce milioni di persone in tutto il mondo e, sebbene sia comune, è spesso fraintesa. Questa condizione può causare dolore intenso e limitare la qualità della vita di chi ne soffre.
In questo articolo, esploreremo in dettaglio l’ernia del disco, dalle sue cause alle opzioni di trattamento disponibili.
Indice
Che cos’è un’ernia del disco?
Un’ernia del disco si verifica quando il materiale morbido all’interno di un disco intervertebrale si sposta oltre la sua posizione normale.
I dischi intervertebrali funzionano come ammortizzatori tra le vertebre della colonna vertebrale e sono composti principalmente da un nucleo gelatinoso e un anello fibroso.
Quando questo nucleo gelatinoso si ernia attraverso l’anello fibroso, può premere sui nervi spinali circostanti, causando una varietà di sintomi.
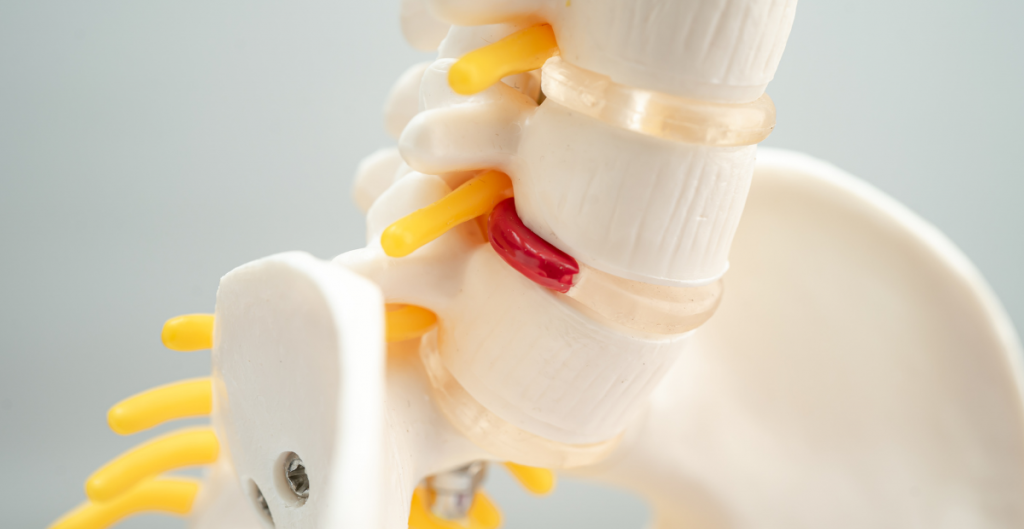
Anatomia della colonna vertebrale
La colonna vertebrale è composta da sette vertebre cervicali, dodici toraciche, cinque lombari, cinque sacrali (che solitamente sono fuse) e il coccige.
Queste vertebre sono articolate tra loro attraverso le faccette articolari e il disco intervertebrale, formando insieme un tubo che ospita all’interno il midollo spinale e permette l’entrata e l’uscita dei nervi periferici.
Il disco intervertebrale è una struttura che si trova tra due vertebre adiacenti sia a livello cervicale che dorsale e lombare, agendo come distributore di carichi per proteggere le apofisi articolari posteriori della vertebra. In questo modo ammortizza i carichi e stabilizza il movimento tra due vertebre.
È composto dai seguenti elementi:
- Una parte gelatinosa centrale, il nucleo polposo. La composizione del nucleo polposo è dell’88% di acqua, e separata da tratti fibrosi.
- Una parte periferica, l’anello fibroso, costituito da tessuto cartilagineo e fibre di collagene in lamine concentriche, impedendo ogni esteriorizzazione della sostanza del nucleo.
- Un piatto vertebrale, composto da strati di cartilagine ialina formando il limite somatico vertebrale.
Questo disco, sottoposto a tensioni ripetute nel tempo, può subire una degenerazione delle fibre (anello fibroso) che circondano il nucleo polposo, permettendo una disidratazione o disseccazione delle strutture, generando così piccole lacerazioni denominate fissure discali, che producono dolore alla schiena.
Se la situazione traumatica persiste, si verifica una deformazione delle fibre e, non avendo vascolarizzazione, non ha la capacità di rigenerarsi.
Quando è in buone condizioni (senza patologia), la colonna vertebrale presenta un diametro uniforme, nonostante l’individuo sia in movimento.
Quando nei segmenti mobili appare una patologia (artrosi delle faccette articolari, protrusioni o ernie discali), emerge un movimento di instabilità tra due vertebre che è il principale responsabile del dolore alla schiena.

Fasi o stadi della degenerazione discale
Le lesioni discali si classificano in tre gruppi: fissura, protrusione discale, ernia discale. L’ernia discale a sua volta si suddivide in vari tipi.
- Fissura: È una rottura degli anelli più vicini al nucleo, a causa delle forti pressioni che sopporta. Non c’è coinvolgimento neurologico.
- Protrusione: La protrusione discale o sporgenza discale, è una deformazione degli anelli fibrosi del disco, senza che ci sia rottura degli stessi. Si verifica quando le dure e resistenti fibre esterne (anelli fibrosi) del disco intervertebrale si indeboliscono permettendo che la parte interna del disco si gonfi.
Nella sporgenza o protrusione di un disco intervertebrale la sostanza gelatinosa del nucleo polposo sporge (protrude) dai suoi limiti normali in modo patologico e spinge gli anelli fibrosi del disco, producendo una deformazione nella sua struttura.
In questa deformazione della struttura del disco, si verifica un coinvolgimento neurologico. Iniziano i primi sintomi dell’ernia discale. Il dolore alla schiena e il coinvolgimento sul percorso del nervo sciatico sono i primi sintomi.
- Ernia discale: L’ernia discale è la degenerazione e rottura delle fibre dell’anello fibroso e, di conseguenza, l’uscita o migrazione di parte del contenuto del nucleo polposo verso l’esterno del disco, generalmente verso il canale midollare.
Se la pressione a cui è sottoposto il disco è maggiore di quella che può sopportare, si verifica infine l’ernia discale. Un’ernia discale si verifica per la rottura di un disco intervertebrale, a causa della pressione che è sottoposto dalle vertebre.
Allora accade quanto segue: quando si verifica la rottura del disco intervertebrale, la sostanza che vi è all’interno esce all’esterno, essendo questa incapace di mantenersi espandendosi e colpisce contro l’uscita di un nervo o contro il legamento vertebrale comune posteriore (LVCP). In questo caso il coinvolgimento neurologico è importante.
Ernia discale secondo la sua orientazione
- Mediana: sviluppa una lombalgia semplice.
- Posterolaterale: la più comune, coinvolge il recesso laterale. Più dolore lombare che di arto inferiore, dolore all’inclinazione controlaterale.
- Foraminale: sono quelle che si verificano nel foro di congiunzione. Più dolore all’arto inferiore che nella zona lombare.
- Extraforaminale: più laterale della precedente e fa male a tutti i movimenti che implicano compressione.
Ernia discale secondo le sue caratteristiche
- Ernie subligamentarie: semplici o migrate c’è irritazione del nervo e lombalgia, quindi l’impotenza funzionale è più importante.
- Ernie transligamentarie escluse: non c’è compressione del nervo ma ci sono sintomi radicolari.
- Ernia estrusa: la sostanza nucleare continua in connessione con il disco, il LCVP (legamento comune vertebrale posteriore) è lacerato. Alcuni pazienti si riprendono senza che si modifichi lo stato dell’ernia.
- Sequestrata: il nucleo rompe l’anello e il legamento longitudinale posteriore, LCVP rotto. Tende ad essere molto dolorosa sia in lombare che nell’arto inferiore e può esserci un’alterazione del controllo vescicale.
Cosa causa un’ernia del disco?
L’ernia del disco è una lesione meccanica della colonna vertebrale. Talvolta, un blocco nella zona lombare può essere il fattore scatenante, oppure questo blocco può presentarsi in un’altra struttura.
Sebbene il caso più comune sia causato da sforzi eccessivi, possono esistere altre cause, a volte essendo una combinazione di diversi fatttori:
- Traumi che danneggiano il disco intervertebrale, cadute o incidenti che provocano direttamente lo spostamento del nucleo polposo e, come conseguenza di questo spostamento, si verifica la rottura delle fibre dell’anello fibroso, causando così l’ernia del disco.
- Posture o movimenti inadeguati, ripetitivi e con carico che causano microtraumi sul disco. Queste posture inappropriate producono instabilità nell’articolazione pelvica. Disfunzioni somatiche o lesioni osteopatiche che compromettono a medio o lungo termine il disco intervertebrale.
- Lesioni viscerali che causano una deviazione della struttura della colonna vertebrale.
- Perdita delle linee matematiche del corpo, che provocano un accomodamento dell’intera colonna vertebrale e, come conseguenza, una lesione di L5-S1.
- Eccesso di peso corporeo, che produce maggiore pressione sul disco, comprimendo così il nervo.
- Debole muscolatura lombare e addominale.
- Ripetuti movimenti di flessione-estensione del tronco con carichi.
- Movimenti ripetuti di rotazione, che causano un taglio del disco.
- Per degenerazione, disidratazione o invecchiamento articolare.
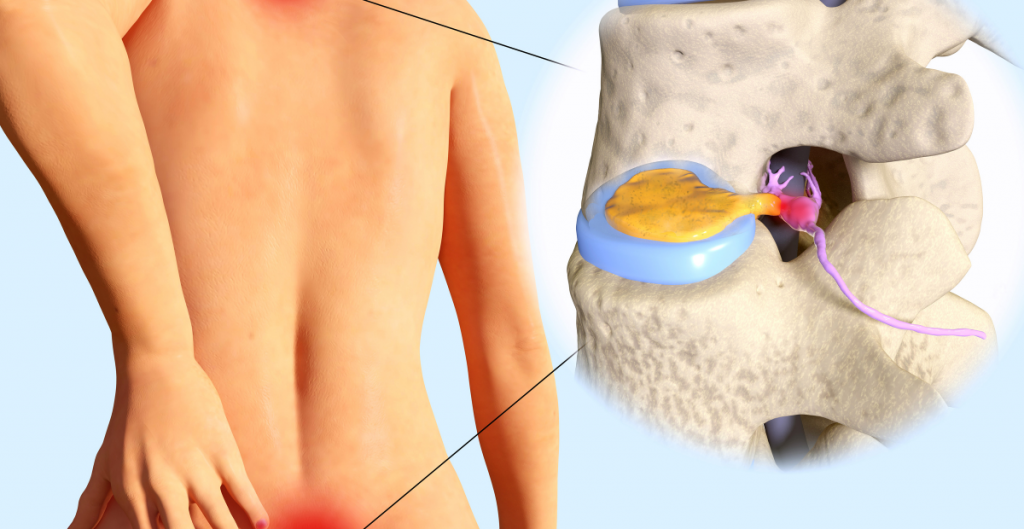
Quando si verifica un’ernia del disco?
La fissurazione, protrusione o ernia del disco si verificano quando la pressione all’interno del disco è maggiore della resistenza dell’involucro fibroso.
Poiché l’involucro fibroso è un terzo più spesso nella sua parete anteriore rispetto a quella posteriore, la maggior parte delle fissurazioni, protrusioni ed ernie si verificano in quest’ultima.
Il meccanismo tipico consiste nel seguente movimento sequenziale:
- Flessione della colonna vertebrale in avanti: facendo ciò, il disco subisce più carico nella parte anteriore. Essendo di consistenza gelatinosa, il nucleo polposo viene compresso contro la parete posteriore dell’involucro fibroso.
- Carico di peso importante: facendolo si tende a comprimere una vertebra contro l’altra, aumentando la pressione all’interno del disco.
- Estensione della colonna con il peso caricato: facendolo, l’aumento della pressione del disco che comporta il carico del peso va “strizzando” il nucleo polposo verso il retro con più forza. Se la pressione che esercita contro la parete posteriore dell’involucro fibroso è sufficiente, l’involucro si strappa (fissurazione del disco), si abomba (protrusione del disco) o si rompe (ernia del disco). Un effetto simile si può ottenere ripetendo movimenti di flesso-estensione con un carico più piccolo o anche senza carico.
In ogni occasione si generano piccoli impatti contro la parete posteriore dell’involucro fibroso. Questi meccanismi avvengono molto più facilmente quando i muscoli della schiena sono poco potenti. Se sono sufficientemente sviluppati, questi muscoli proteggono il disco attraverso vari meccanismi.
Come prevenire un’ernia del disco?
- Esercizio fisico: che rafforzi la muscolatura della colonna vertebrale.
- Mobilità e flessibilità corrette, soprattutto nella parte inferiore del corpo.
- Igiene posturale: per evitare traumi e sovraccarichi.
- Vita senza tabacco: poiché provoca vasocostrizione, riducendo l’apporto di sangue al disco.
- Riposo notturno adeguato: per reidratare il disco.
- Evitare di stare in piedi per lunghi periodi.
Patologia
Queste alterazioni a livello del disco si manifestano nel paziente in due modi diversi:
- Instabilità vertebrale: Il disco danneggiato non è più in grado di mantenere le necessità basi di stabilità e provoca dolore. Di conseguenza, il paziente tende ad evitare il movimento, portando a un’atrofia muscolare dell’area, aggravando il quadro doloroso.
- Interessamento neurologico: Il prolasso del disco (sia nell’ernia del disco che nella protrusione) può entrare in contatto con il midollo spinale o con l’uscita della radice nervosa, causando un interessamento neurologico (brachialgia o lombosciatica, a seconda del nervo coinvolto).
Diagnosi
Per determinare se l’ernia del disco è la causa dei problemi del paziente, la storia clinica e l’esame fisico sono fondamentali. A volte può essere utile utilizzare anche test neurofisiologici.
Sebbene un’ernia del disco possa essere rilevata con una TAC, la risonanza magnetica è il procedimento preferito.
Tuttavia, recenti studi hanno dimostrato che la risonanza magnetica non è così affidabile come si pensava nella diagnosi di problemi alla schiena: la stessa immagine era interpretata in modo diverso da medici diversi, o anche dallo stesso medico in momenti diversi.
Cosa fare in caso di protrusione o ernia del disco?
In primo luogo, ovviamente, è mettersi nelle mani di uno specialista in traumatologia che possa indirizzare e gestire il trattamento. In secondo luogo, dovrebbe essere prioritario trovare la causa o le possibili cause della lesione e cercare di evitarle o correggerle.
Un’ernia del disco o una protrusione, a volte, possono causare dolore lombare, ma in molti casi possono risultare asintomatiche. È importante migliorare la meccanica della colonna, rafforzando la muscolatura della schiena, oltre a migliorare la mobilità e la flessibilità, soprattutto nella parte inferiore del corpo. Pertanto, dovremmo svolgere allenamenti, stretching e rilassamento.
Nelle ernie, il problema si verifica in quei casi in cui il contenuto che è uscito dal nucleo preme, ad esempio, su una radice nervosa, portando a sciatica.
Il trattamento dell’ernia del disco è solitamente conservativo. In casi gravi e quando esiste un’indicazione chirurgica, può essere eseguita una microchirurgia per eliminare la pressione esistente, ad esempio, sulla radice nervosa.